インプラント治療
インプラント治療について
安心安全のインプラント
- インプラント埋入実績6000本以上、国際口腔インプラント学会専門医である院長が20年以上に渡る実績を武器に安全安心のインプラント治療を行います。
- 「骨が少なくてインプラントができない」と他院で断られた方でも、当院なら様々な種類の骨増大法でインプラント治療可能です。
- 一般的な麻酔だけではなく、笑気麻酔法や静脈内鎮静法で痛くない、安心のインプラント治療を行っています。
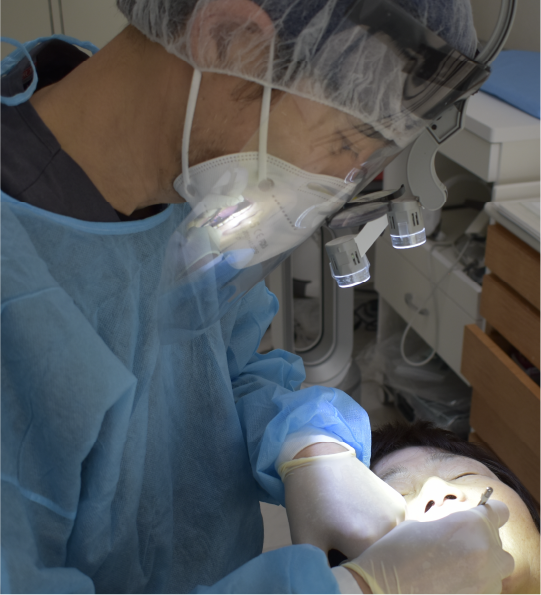
当院のインプラント治療
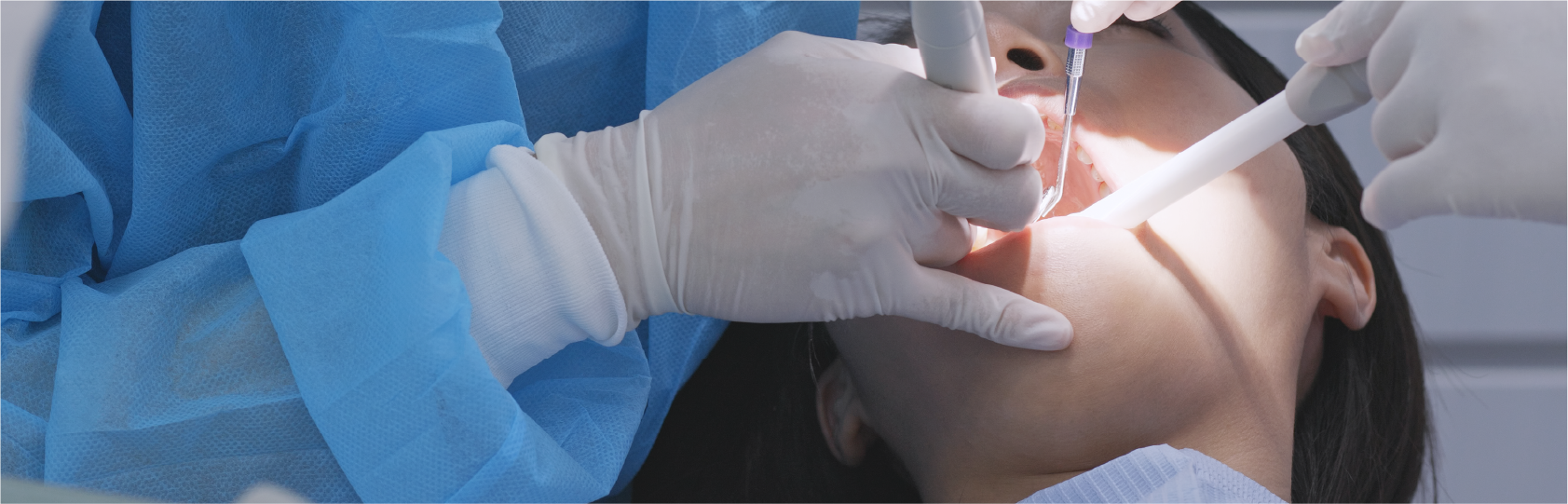
日本有数のインプラント実績
当院の院長は国際口腔インプラント学会専門医として認定されています。
インプラント埋入実績6000本以上(2021年現在)、20年以上にわたる院長の実績が評価された結果と言えます。
他院でインプラント治療を断れた方でも、多彩な方法でインプラント治療可能
インプラント治療をご希望される患者様の中には、骨が吸収されてしまって少なくなっているため、他の歯科医院でインプラント治療ができないと言われ、当院を受診される方も多くいらっしゃいます。
骨の増大治療にはいくつもの手技があります。
GBR法(骨誘導再生療法)
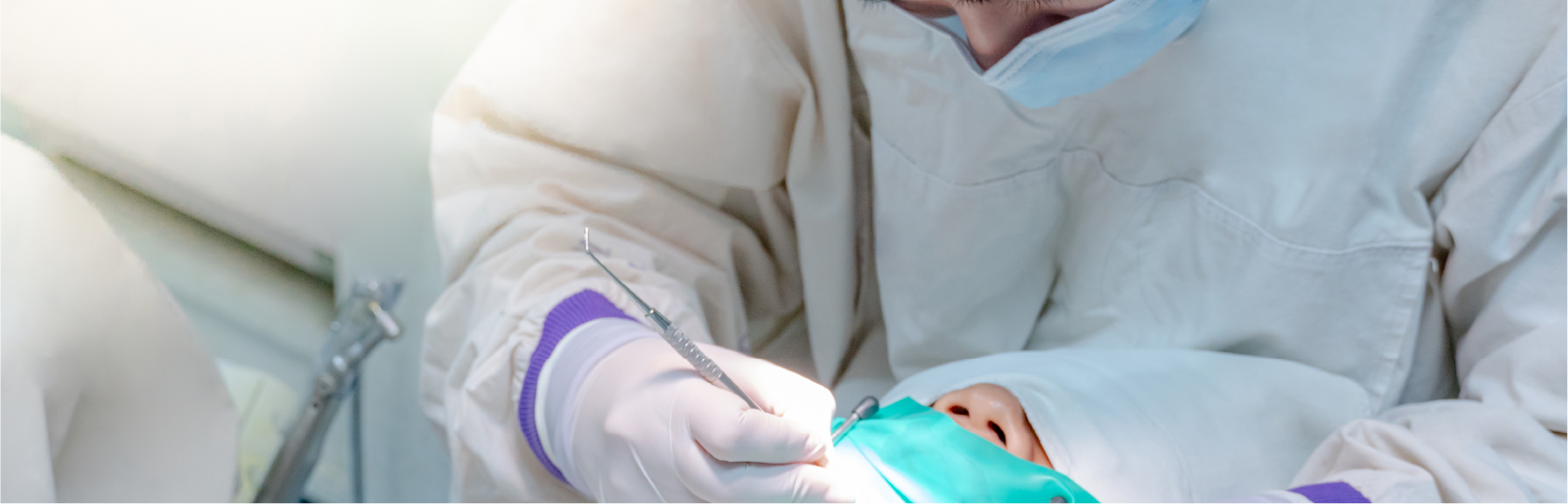
狭い歯槽骨の幅を広げ、インプラント治療を可能にする骨補填手術です。
顎骨・歯槽骨の不足によりインプラント体を埋め込むことができない場合に、歯槽骨・歯槽骨の再生を促進する治療法です。
状況に応じて、骨充填材(骨生成材)を使用したり、患者さん自身の骨(自家骨)を採取して移植し、骨の再生を促進することもあります。
インプラント手術前に骨を再生させる場合
骨吸収が激しい場合に行われます。
骨を再生させる部分に骨充填材や自家骨を充填し、保護膜で覆った後、歯肉を縫合し、一定期間経過後に骨を再生させる方法です。
インプラント手術は、骨が再生して安定した後に行います。
インプラント手術と同時に骨を再生させる場合
歯槽骨の後退により歯肉が薄くなり、インプラント体が歯肉表面に露出するなど、骨の吸収が比較的軽い場合に行われます。
インプラント手術の際には、インプラント体の露出部(骨を再生する部分)を保護フィルムで覆い、歯肉を縫合します。保護膜は分解され、自然に消失します。
ほとんどの症例ではインプラント埋入(手術)と骨の増大治療(GBR法法は、同時に行います。この方が1回の手術で済むことから患者様の負担が少ないからです。
GBR法のメリット・デメリット
- 顎の骨が不足していても(不十分でも)インプラントを入れることができる
- 他院でインプラント手術は不可能と言われた方でも診断結果によっては、インプラント手術が可能
- インプラント体の長期安定性に大きな期待
- 必要な部位に適切な量の骨の再生が可能です。
- 自費診療のため、治療費が高い
- 骨の再生期間が3~6ヶ月となるため、治療期間が長くなる
- 術後の腫れ・痛み(鎮痛剤等を処方します)
リッジエクスパンション法

狭い歯槽骨の幅を広げ、インプラントを可能にする骨造成術です。
インプラント体の長さに対して十分な骨幅があっても、直径に対する骨幅が狭いとインプラント手術を行うことができません。
そのような場合は、歯槽骨の幅を作ったり、拡大したりする治療が必要です。
リッジエクスパンジョンとは、骨幅を拡大し、骨造成ではなくインプラントを可能にする治療法です。
ノミのような形をした特殊な器具で歯槽骨の頂点を2つに分け、骨を広げてできた穴にインプラント体を埋入します。インプラント体と骨の間は骨充填材で埋め、骨の再生を促します。
リッジエクスパンション法のメリット・デメリット
- リッジエクスパンションは、インプラント埋入手術の一つなので、特別な治療費はかからない
- 頬舌の狭い歯槽骨にもインプラントが埋入できる
- 頬舌に骨を残せる可能性が高まる
- 他院でインプラント手術ができないと言われても、診断次第でインプラント手術が可能
- 顎の骨をうまく分割して大きくしないと、骨がたくさん減ってしまう
- 特に骨が硬い下顎は難しくなる
ソケットリフト法

上顎の高さを上げ、インプラント治療を可能にする骨造成術です。
上顎の上、鼻の左右の骨の中に、上顎洞と呼ばれる洞(空洞)があります。
上顎の骨幅が狭いと、インプラントが上顎洞を突き抜けてしまい、そのままではインプラントを埋め込むことができません。
ソケットリフト法は、専用の器具で充填した骨充填材(骨生成材)と共に上顎洞の底を押し上げ、骨を作り、骨幅を確保する手術です。
インプラント手術と同時に行われるため、別途治療回数がかかることはなく、患者様に負担の少ない治療です。
ソケットリフト法のメリット・デメリット
- 上顎の高さが足りない(骨幅が薄い)場合でもインプラントが埋入可能
- 他院で骨が薄く、インプラント手術ができないと言われた方でも診断結果によっては可能
- 骨充填材の上顎洞への漏出による上顎洞炎(副鼻腔炎)の危険性が常に稀ですがある
- 手術方法(上顎洞粘膜へのアプローチ)により、術後出血が長引くことが常に稀ですがある
サイナスリフト法
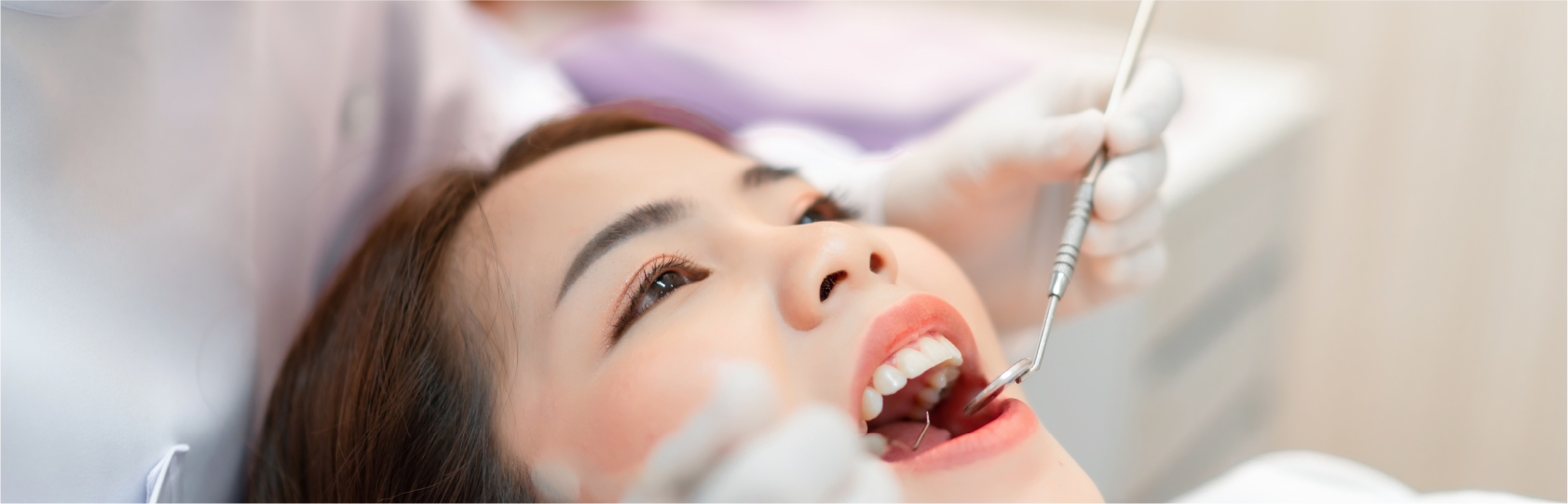
上顎の高さを増やし、インプラントを可能にする骨再建手術です。
上顎洞を利用して骨を作り、骨幅を確保するという点ではソケットリフトと同じですが、頬側から上顎洞に直接アプローチするため、より外科的な手術となります。
サイナスリフトはより骨幅を確保したい場合に行います。
作成した骨が安定した後にインプラント手術を行います。
サイナスリフト法のメリット・デメリット
- 上顎の高さが足りない(骨幅が薄い)場合でもインプラントが入れられる
- 他院で「骨が細く、インプラント手術は無理」と言われた方でも。診断結果によっては可能
- 自費診療のため、治療費が高い
- 骨の再生期間が3ヶ月~6ヶ月となるため、治療期間が長くなる
- 骨充填材の上顎洞への漏出による上顎洞炎(副鼻腔炎)の危険性がある
- 手術方法(上顎洞粘膜へのアプローチ)により、術後出血が長引くことがある
PRP法(多血小板血漿を用いた骨再生術)
患者さんご自身の血液から組織成長因子を生成し、効率的に骨を再生します。
インプラント治療を可能にする骨再建や骨移植などの骨造成技術や、骨形成を促進する技術は年々進歩しています。
その中でもPRP(多血小板血漿:組織成長因子)による骨再生治療は、患者様自身の血液から生成したPRPによって骨組織の再生を促す、再生医療に基づいた「身体に優しい骨再生技術」です。
ソケットリフト法やGBR法と併用することで、効果的な骨形成が可能となり、インプラント治療が可能になります。
PRP(platelet rich plasma)とは?
PRPとは、(Platelet Rieh Plasma)の略称で、日本語では「血小板が豊富な血漿」という意味です。
ケガをしたときに傷口を閉じたり、出血を止めたりする血小板には、細胞を増やしたり、新しい血管をつくったりと、さまざまな組織成長因子が含まれていることが知られています。
PRPは、これらの組織成長因子を効果的に働かせるために、血小板を分離・濃縮して作られた「成長因子の塊」のようなものです。
近年では、筋肉や靭帯の損傷を回復させる整形外科や、皮膚を再生させる美容皮膚科/美容外科などでもPRPが使用されています。
PRPに含まれる主な組織成長因子
PRPが凝固反応を起こすと、PDGF、TGD-β、VEGF、EGFなど様々な組織成長因子が放出されます。
また、PRPの凝固反応により形成されるフィブリンネットワーク(かさぶたのようなもの)が、移動する骨芽細胞や線維芽細胞の足場となり、創傷治癒を促すと考えられています。
- PDGFー細胞増殖促進、血管新生をする
- TGF-βー細胞周期を刺激し、細胞の分化、増殖、移動を制御する
- VEGFー局所的な血管新生や炎症を制御する
- EGFー上皮細胞の増殖を促進し、創傷面を覆う
PRPの生成
PRPの生成は、病院での患者さんの採血から始まります。
そのため、骨再建手術やインプラント手術の当日に行うことになります。
PRP法のメリット・デメリット
- 静脈内沈静法を併用された方には無料で実施しております
- 治療期間の短縮が期待できる
- PRPを骨形成に使用した場合、骨形成効果が高まる
- PRPに含まれる組織成長因子が顎骨や歯周組織の早期再生・回復を促進し、出血防止、鎮痛、感染防止にも効果がある
- 拒絶反応がないと言われている
- 顎骨が不十分(不足)でもインプラントを入れることができる
- 他院でインプラント手術ができないと言われた場合でも、診断次第でインプラント手術が可能
- インプラント体の長期安定性に大きな期待
- PRPによる顎骨再生が期待通りに進むと、インプラント体の安定性が高まる
- インプラント治療におけるPRPは、顎骨の再生を目的としているが、口腔組織の再生医療として効果が期待できると判断される場合は、歯科口腔外科でも使用することができる
- 骨の再生期間が3~6ヶ月となるため、治療期間が長くなる
- PRPには多くの効果が期待されていますが、これらの効果は100%保証されているわけではない。効果の程度は患者さんによって異なる。(※しかし、これまでの臨床経験から、その効果は大きいと考えている)
骨を削らない大口式インプラント治療
大口式インプラント治療法は、ほとんどドリルを使用しません。ドリルではなく、細いキリのような器具を使用します。
このキリには、刃が付いていないので、骨が削られることはありません。
細いキリのような器具から 少しずつ 太くし、穴を押し広げて拡大します。
一番細い器具(キリ)で、0.5ミリです。
そこから約0.2ミリづつ 器具(キリ)は、太くなります。
最終的に、インプラントを埋め込むことが可能になるまで、16~20種類の器具(キリ)を使用します。
一般的なインプラントに使用するドリルが2~4種類なので、いかに大口式が少しずつ穴を拡大しているかが分かるかと思います。
ドリルは、骨を削りとり、穴を開けますが、大口式は、骨を削らないため、穴が大きく拡大されるたびに骨幅が、押し広げられます。
大口式インプラント治療のメリット・デメリット
- 骨が少ない方でも骨形成が必要ない場合が多い
- 顎骨が不十分(不足)でもインプラントを入れることができる
- 他院でインプラント手術ができないと言われた場合でも、診断次第でインプラント手術が可能
- インプラント体の長期安定性に大きな期待
- 高血圧・骨そしょう症の方でも対応しやすい
- 治療費は無料のため、患者様の負担がない
- 自費診療のため、治療費が高い
- 骨の幅を広げる必要があるのである程度の骨の柔軟性が求められる
麻酔へのこだわり~笑気麻酔鎮静法、静脈内鎮静法~
鎮静法とは、歯科治療に対する不安や恐怖心を和らげ、リラックスした状態で治療を受けられるようにする方法です。
鎮静剤は全身麻酔とは異なり、意識を失うことはありませんが、吐き気を催したり、不安や恐怖を軽減することができます。
鎮静剤の使用は、治療の内容に影響を与える効果があり、時には治療が行われたかどうか忘れてしまうこともあります。
代表的な鎮静法としては、「笑気麻酔鎮静法」と「静脈内鎮静法」があります。
いずれも、外科手術や、長時間口を開ける必要のあるインプラントや親知らずの抜歯などに使用されています。
笑気吸入鎮静法
亜酸化窒素吸入鎮静法は、笑気ガス(亜鉛化窒素)を鼻から吸入して鎮静する方法で、「笑気麻酔」とも呼ばれます。
笑気ガスを吸入して不安や恐怖を軽減するのが特徴ですが、後述の静脈内鎮静法と同様、吸入中に意識を失うことはありません。
治療が終わると、ガスは数分で体外に排出され、しばらくするとまた完全に目が覚めます。
また、笑気ガスは体内で分解されず、そのまま排泄されるため、副作用の報告はほとんどありません。
静脈内鎮静法

静脈内鎮静法とは、腕の静脈から点滴で鎮静剤を投与する方法で、「セデーション」とも呼ばれます。
鎮静剤を注射することで、不安や恐怖を和らげ、時間の感覚を鈍らせます。
全身麻酔よりも副作用のリスクが少なく、安全な麻酔方法です。
静脈内鎮静法では、眠気を催した状態で眠りにつくことができるため、患者さんはリラックスして歯科治療を受けることができます。
治療が終わっても、自分が何をしていたのかほとんど覚えていません。
静脈内鎮静法は不安や恐怖を軽減し、局所麻酔と併用することでほとんど痛みを感じずに施術を行うことができます。
静脈内鎮静法のメリット・デメリット
- リラックスした状態で歯科治療を受けることができ、不安や恐怖、ストレスが軽減される
- 持病のある方でも、血圧や脈拍、呼吸が安定しているので、安心して歯科治療が受けられる
- 嘔吐反射が強い人にも効果的
- 治療時間が実際より短く感じられる
- 全身麻酔のように意識がないわけではないので、呼びかけに応じることができる。 静脈内鎮静法では血圧、脈拍、呼吸が安定するため、安心して治療が受けられます。 医師が治療に専念でき、治療の精度が向上するため、患者さんにとって大きなメリットとなります。
- 治療前に静脈内投与する必要がある
- 総治療時間は長くなる場合がある
- アレルギーをお持ちの方には適さない場合がある
- 麻酔が覚めるまである程度安静にしている必要があり、その日は車の運転はできない
インプラント保証について
インプラント長期保証
インプラント治療は治療期間もかかり治療費も高額になります。そのためインプラントがダメになったり、被せ物がかけたりした場合、再度治療が必要になると大変なことになります。
当医院ではインプラントに問題が起こった場合、5年間の保証を行なっております。(この5年という保証期間は1年に1回以上のメインテナンスにご来院いただいた場合に限らせていただいております。)
インプラントは治療後なにもしなくても一生もつということではありません。
きちんとしたブラッシングと定期管理が必要です。
徹底したブラッシングとメインテナンスがしなければインプラントも歯周病のような状態になります(インプラント周囲炎といいます)し、歯ぎしりがあったり、噛み合わせが悪い場合には他の問題が起るリスクは高くなります。
マウスピースが必要になる場合もあります。
そのため治療後には定期的にメインテナンスにいらしていただきたいと思います。メンテナンスの間隔は患者様個人により異なりますが、3~6ヶ月に1回程度が理想的です。メンテナンスでは、残存歯がある場合には歯周病の検査を行います。
それ以外にも
- 歯ブラシの状態のチェック
- 噛み合わせが変化していないか?
- 歯石は付着していないか?
- 出血はないか?
等を検査します。 また、必要があればレントゲン検査も行います。 もし、問題があればその場で治療を行います。
インプラント治療が終わった後のメンテナンス
インプラントに関する質問で多いのが、『インプラントはどれくらいもつのですか?』とか『インプラントは一生もつのですか?』というものです。
インプラントは天然の歯と違い虫歯になることはありません。
しかし、歯周病のような状態にはなります。
歯ブラシがうまくいかないと汚れ(食べかす)はインプラントと歯肉の境目に付着します。
この汚れ(プラーク)の内部には細菌(歯周病細菌)がひそんでおり、その汚れは時間の経過とともにどんどん深く(歯肉の内部に)侵入していきます。
そして歯肉の中で歯周病細菌が繁殖を起こします。
その結果、インプラント周囲の歯肉が腫れ、さらに進行してくるとインプラントを支えている骨を吸収をしてきます。
ですからインプラントをしたからといって毎日しっかりと歯ブラシをしなければダメになる可能性もあります。
また歯ブラシは毎日きちんとしているつもりでも100%行うことは難しいことです。
そのため定期的に病院で検査をし、歯石等の除去を行う必要性があります。
インプラントの被せ物についても定期的な注意が必要です。インプラントの被せ物も天然歯も長い年月の間には個人差はありますが、必ず磨り減ります。
例えば、靴のかかとも人により、内側が減ったり、外側が減ったりします。
口腔内も右で良く噛む人、左で良く噛む人、歯ぎしりが強い人等さまざまな条件により磨り減り方(磨り減る量)は違いますが、多少なりとも磨り減ります。
ここで天然歯とインプラントの違いにより問題が起ってきます。
天然歯の歯根(骨の中に埋まっている根の部分のこと)の周りには歯根膜と呼ばれる非常に薄い膜が存在します。
これは噛んだ時に歯を傷つけないようにクッションのような働きをします。つまり天然歯は噛むと上下に沈みこんだり、左右に動いたりします。
それに対し、インプラントはこのクッションがないために噛んでもまったく動きません。
こうしたことからインプラントの被せ物を装着する際には高さは天然歯よりも若干低く調整します。(200μ程度)
もし、インプラントの被せ物を天然歯と同じ高さにしてしまうと噛みこんだ時にインプラントのみに当たってしまうことになります。(天然歯は歯根膜の分だけ沈みこむためです)
しかし、このように調整した状態はずっと続くわけではありません。先程説明したように被せ物は磨り減るからです。
磨り減り方によっては大きく被せ物を修正しなければならないことがでてきます。
インプラントを入れたらなにもしなくても大丈夫ということではなく、良い状態を維持するためには定期管理が必要なのです。
定期検査の間隔は個人により違います。
もともと歯周病が重度であったり、プラークコントロール(歯ブラシの程度)、歯ぎしりや、噛み合わせに問題がある場合には1~3ヶ月程度の間隔で来院していただくことがあります。
大きな問題がない方でも6ヶ月に1回はメインテナンスにいらしていただければ理想的かと思います。
少なくとも1年に1回のメインテナンスは必ず必要です。

口腔内は過酷な条件です。毎日何千回と噛み、汚れも付着します。
そうした状態を何十年にもわたり維持するためにはやはり定期管理が必要なのです。
特に、インプラントをされる方は歯を失っているわけですから、今までと同じような状況ではまた問題が起ることも考えられます。
ご自宅でできることと(ブラッシング)、病院で管理しなければならないことがあります。
インプラントを行ったらなにもしないで良い状態がずっと続くわけではありません。メンテナンスは重要なことなのです。
インプラントのホームメインテナンス~インプラントを長持ちさせるために~

インプラントは虫歯にはなりませんが、歯周病にはなります。
インプラントがいかに長もちするかは歯科医の技術等はもちろんですが、治療後の手入れの方法にも大きく左右されます。
以下にインプラントの手入れ方法をお話します。
1. 柔らかい歯ブラシの使用
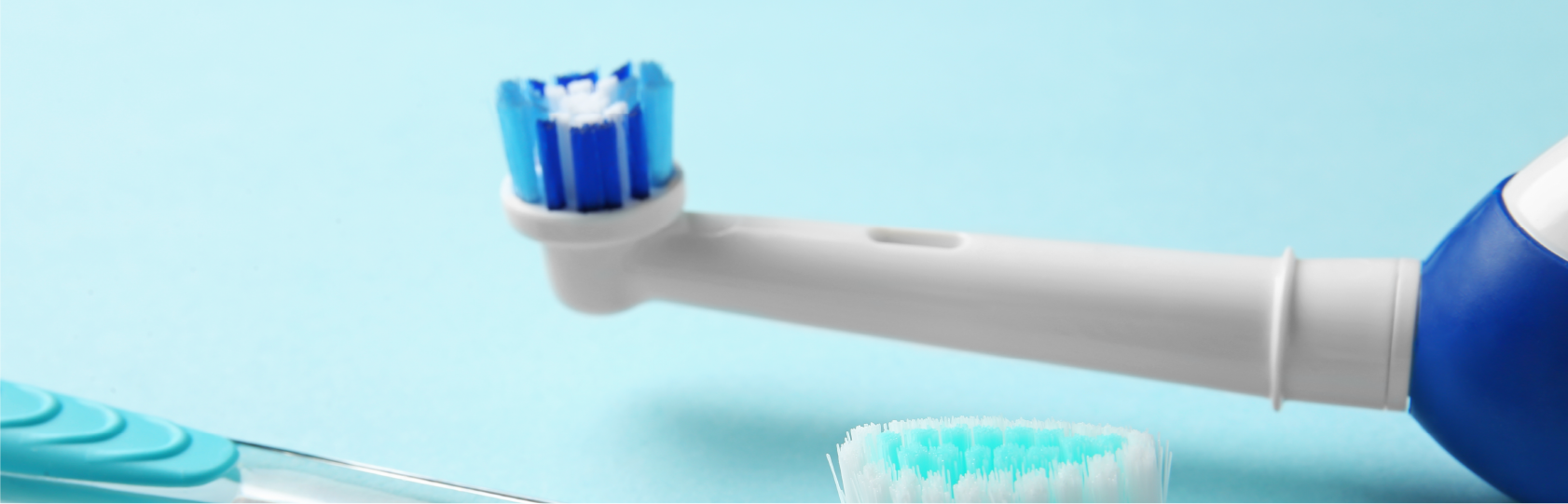
インプラント手術直後や手術後数週間はインプラントに負荷をかけることは禁止です。
歯ブラシは基本的に手術後2~3週間までは使用することができません。
担当医に指示をされるまでは行わないで下さい。
また手術直後は歯ブラシの使用の指示があっても非常に柔らかい歯ブラシを使用して下さい。
2. 殺菌作用のあるジェルの使用

殺菌作用の強いジェルをインプラント周囲に塗り込みます。
病院で渡された滅菌綿球や綿棒、シリンジでインプラント周囲に塗布します。
このジェルはプラークアウトと言われるもので、プラーク(歯垢)の増殖を抑える作用があります。
この時注意することは塗布時にインプラントに負荷をかけないことです。
また義歯の下部にインプラントが埋入されている方は義歯の内面にジェルを塗布します。
当然ながら義歯は毎日歯ブラシにてきれいに清挿して下さい。
3. 殺菌作用のあるうがい薬の使用

インプラント手術から約1ケ月程度はうがい薬を毎日使用して下さい。
このうがい薬はグルコン酸クロルヘキシジンと言われるものでプラーク(歯垢)の増殖を抑える作用があります。
0.12~0.2%程度の濃度での使用が効果があるとされています。
義歯を使用されている方は義歯を歯ブラシで清挿後、この液に浸しておいても良いでしょう。
4. 傷口の治癒促進をする軟膏の使用

インプラント手術から約2週間程度この軟膏を毎日使用して下さい。
(状態によっては必要はありません。必要性がある場合は担当医より処方されます。)
この軟膏はソルコセシル軟膏と言われるもので傷口の治癒を促進させる作用があります。
注意事項としてインプラントに負荷がかからないようにして下さい。
5. 歯間ブラシの使用

担当医より歯間ブラシの使用が許可されたら必ず毎日使用して下さい。
この歯間ブラシがいかに適切に毎日行えるかが、インプラントの長期維持にかかってきます。
毎食後がんばりましょう。
インプラントを行えばなにもしないで一生大丈夫ということではありません。
メインテナンスを行うかどうかは非常に大切なことです。
6ケ月~1年に1回は必ず歯科を受診して下さい。
メインテナンスを怠ればインプラントの寿命は短くなると言っても良いでしょう。
インプラント治療における感染予防対策
インプラント治療における滅菌
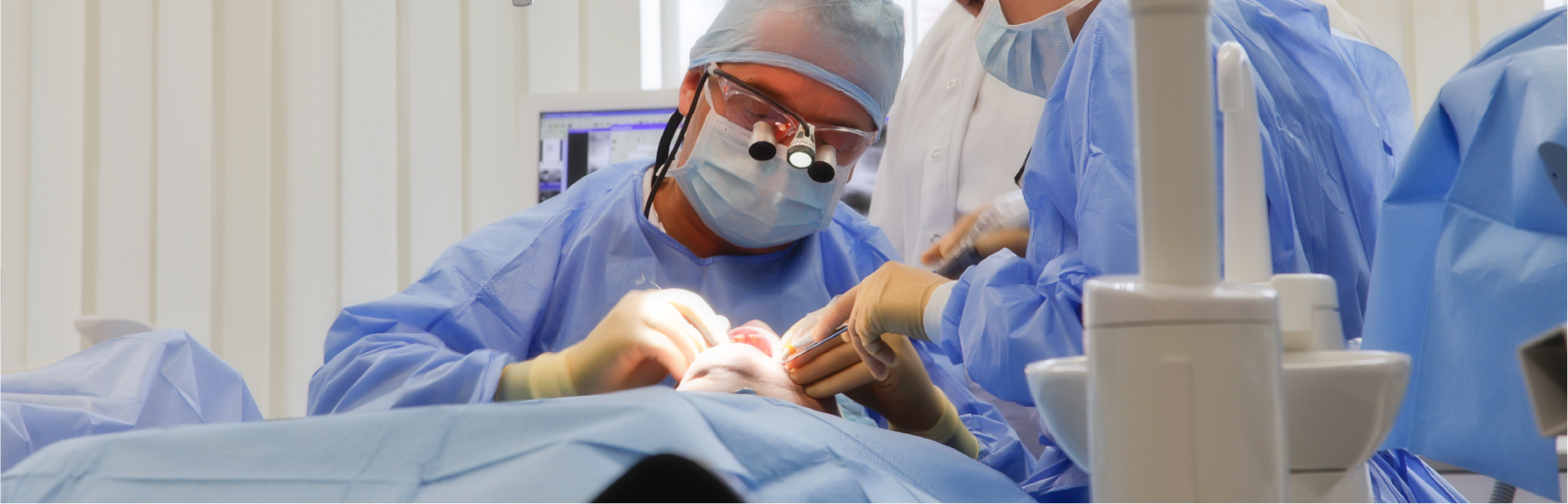
インプラント治療は外科治療ですので成功するためには衛生環境を整えることはかかせないことです。
当医院では外科処置を行う際にはインプラント専用の手術室を使用します。
空調や器具、全てにいたるまで管理された手術室です。
以前はこうした手術室は個人の歯科医院にはあまりありませんでした。
患者さん自身も個人の歯科医院に手術室があるとは考えてもいないと思います。
しかし、今では手術室を備えた歯科医院はだいぶ増えています。
医療従事者の衛生管理の意識も以前と比較するとかなり変わってきています。
もし私が病院にかかるとしたら汚い病院は嫌ですからね。
患者さんを診る時に使い捨てのグローブは使用するのは当たり前の時代です。
今でも時々素手で診療している先生がいますが、これはいけません。
感染予防対策として最低限のことです。
歯科医院を選択する時、汚い、感染予防対策がきちんとしていない病院は避けた方が良いでしょう。
私は間違いなくそうした医院にはいきません。
滅菌に対してどこまで注意した方が良いか?

まずインプラントを行う場所です。
もちろん専用の手術室を備えていることが良いですが、増えてはいるものの全ての歯科医院に手術室があるわけではありません。
手術室がない歯科医院の方が圧倒的に多いかと思います。
インプラントは外科処置ですので手術室で行う必要性がありますが、手術室がない歯科医院でもインプラント手術は可能です。
インプラント手術の中でも簡単な治療で20~30分程度で終了するような手術であれば通常の歯科診療台でも問題ないかと思います。
しかしそれには条件があります。まずインプラントを行う前に徹底して診療台を滅菌薬等できれいにすること、またインプラントを行っている隣で歯を削っているような環境ではないこと、病院内が比較的ほこりのたたない空気のきれいな時間帯(朝一番とか)に行うこと等が一つの条件かと思います。
今まで通常に歯を削っていた場所で、滅菌管理もせず、隣では普通に診療しているような環境では良い治療はできません。
インプラント治療を受けられる際には専用手術室ではなくてもどのような環境で行う(治療の時間帯も…)のか聞いてみるとよいでしょう。
インプラント手術に際してどれだけ先生が注意をしているかということは大切なことです。
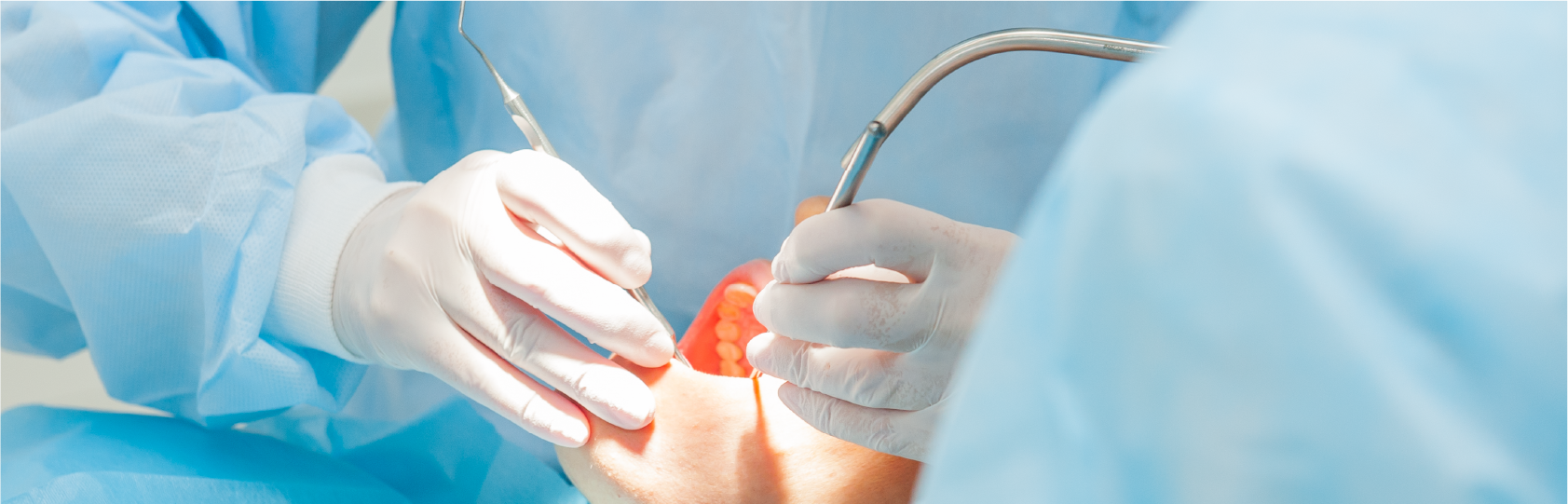
手術着と使用器具

インプラント手術を行う際には手術着を着用します。
もちろん滅菌されたものです。当院ではディスポーザブルのものを使用します。
(ディスポーザブルでなくてもきちんと滅菌されていれば問題ありません)
先程は専用の手術室がなくても条件さえそろえば問題なないという話しをしました。
しかし、この手術着はやはり専用の物がよいかと思います。
通常診療している時に着用している白衣は色々な削りかすやホコリがついています。
そのためそのままの白衣で手術することはいいことではありません。
また帽子(手術キャップ)も必要です。
髪の毛にもホコリはつきますから。
意外に注意しなければならないとこが手術者の顔(首あたりも)です。
滅菌された手術着、帽子、グローブ等が滅菌されていても顔にホコリがついていれば治療中にホコリが落ちます。
顔は手術部位に非常に近寄りますからホコリがついていたらいけません。
もちろん手術前には顔を洗います。
ホコリは目に見えないものですが、手術には非常に影響します。
また手術器具を置く台やその周辺にも滅菌されたシートを敷きます。
また患者さんの顔や衣服の上にも滅菌されたシート(ドレープと言います)を敷きます。
できればこうしたものは全てディスポーザブルにした方が良いかと思います。
またインプラントには細かい器具が多数必要です。
常に使用するような器具はインプラント基本セットとして一つのケースに入れ布で覆い、高圧蒸気滅菌後、専用の滅菌ケース(紫外線ケース)に入れて手術直前まで保管しておきます。
しかし骨の状態によりGBR法を併用したり、リッジエクスパンジョン法を併用したり、さまざまな治療が組み合わされることがあります。
そうすると可能性のある器具を全て出しておくと大変なことになります。
手術台には器具がのりきらなくなりますし、器具の数が多すぎると治療中にすぐに選ぶことができず、時間のロスにもつながります。
器具でぐちゃぐちゃしていると器具を落としたりする可能性もあります。
そうした場合は必要な器具を全て一つ一つ滅菌パック(器具を入れ、滅菌すると外部からは汚染されないようになっている手術専門の袋)し、保管しておきます。
そうすれば手術中に必要になった器具はその物だけ取り出すことができます。
インプラント自体の滅菌
当然と言えば当然ですが、インプラント本体は一つ一つが滅菌され製造工場から運ばれてきます。そして医院にて保管されています。
ですからインプラント自体の衛生環境(滅菌)は非常に高いものです。
歯肉を切開し、骨にインプラントを埋入するための穴を開け、インプラントを挿入する直前になり始めて滅菌してある入れ物から出します。
ですから非常にクリーンです。
しかし、インプラントを形成した穴に入れる際に他の部分に触れてしまったらだいなしです。
他の部位とは唇や舌、歯肉等です。少しでも触れたらもう使用はできません。
術者が注意していても口腔内ですから患者さんが動いてしまい粘膜に触れることもあります。
また動いた時に唾液が飛びインプラントに付着することもあります。
またまれですが、インプラントを落としてしまうこともあります。
私自身、1年に1回程度インプラントを落とすことがあります。
もちろん使用できません。
当たり前ですが…
ですからインプラントの予備はかなり多く用意してあります。
使用予定の長さや太さ以外のものを急きょ必要とすることもあります。
先程、インプラントが唇や唾液に触れるという話をしましたが、インプラント自体には触れなくても、骨の形成したインプラントの穴の中に唾液が入り込み汚染されるケースもあります。
こうしたことは上顎よりも下顎で起るケースが多く認められます。
注意が必要です。
また患者さんがお口を開きにくい場合、長い時間開けていると疲れるような場合には粘膜に触れたり、唾液に触れる確率が高くなります。
もしお口が長時間開いていられないような場合にはそのことを担当歯科医師に話して下さい。
インプラント手術では途中で口を閉じられないことが多いため、つらい場合には申告しておいた方が無難です。
『開口器』と言われるお口を開けておく器具を装着して治療を行います。
患者さんはがんばってお口を開けておかなくても大丈夫です。
これは通常の歯科治療においても使用できます。
多くの歯科医院にはありますので虫歯等の治療で長い時間お口を開けているのがつらい方は聞いてみるといいでしょう。
インプラント治療前の口腔内環境整備
インプラント治療を行う前に徹底した口腔内環境を整える必要性があります。
まず歯周病です。
術前に歯周病の検査を行い、歯周病に問題がある場合にはインプラント治療に先立って治す必要性があります。
歯周病がある状態で手術を行うと歯周病細菌はインプラントに感染します。
歯周病の治療についてはHPの歯周病の内容をご覧になって下さい。
特に現在歯周病があり、インプラントを検討されている場合にはまず歯周病のページをご覧になって下さい。
また当医院ではインプラント手術当日はまず抗菌作用のある薬(クロルヘキシジンジェル)を歯ブラシにつけご自身でブラッシングしていただいてから治療室に入っていただきます。
また手術室では再度クロルヘキシジンにて口腔内の消毒を行います。
抗生剤の治療前の服用

いくら手術環境を整えても100%無菌であるとこは無理なことです。
そのため抗生剤の服用は重要になってきます。
一般的に抜歯を行うと治療後に抗生剤の処方があり、抜歯後に患者さんは服用することになります。
しかし、本来は抜歯後に服用するのは遅いことになります。
抜歯後に抗生剤を服用して効果があるのは術後の感染予防です。
抜歯時の感染予防にはなりません。
抜歯前に抗生剤を服用する必要性があります。
しかし、日本の保険制度では抜歯前の抗生剤投与は認められていません。
そのため通常は抜歯後に処方されることになります。
インプラントにおいては保険診療ではないため術前に処方することがほとんどです。(場合により治療後に服用することもあります)
インプラント治療中の感染予防に対して効果がある抗生剤の処方方法は治療の1時間以上前です。
そうするとインプラント治療中の感染予防対策になります。
しかし、現実的には手術の1時間前にいらしていただくのは大変ですので、当医院では前日から服用していただいています。
抗生剤の術前服用に対しては以下のようになっています。
米国外科医協会の術後感染委員会(Olson 1984, Peterson 1990)によると口腔内の手術において手術前に抗生剤を服用することは70%以上の術後感染減少率になるとしています。
また手術前に抗生剤を服用するとその量も少なくすることができます。
徹底した衛生管理こそ手術成功の第一歩です。
